Ишиас: причины, симптомы, диагностика и лечение
- Главная
- > Блог
- > Заболевания
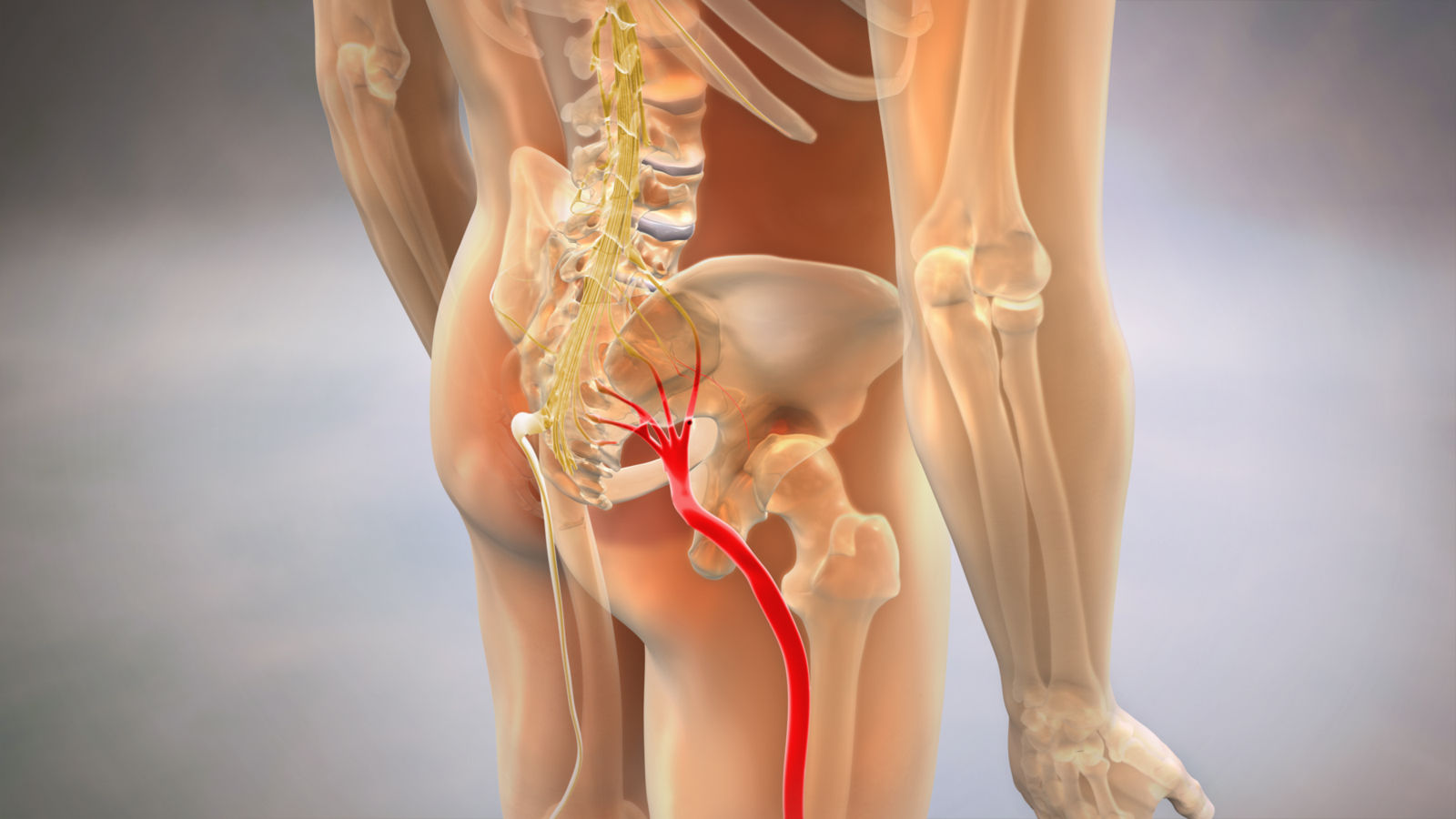
Ишиас вызван различными типами давления на седалищный нерв в нижней части спины или ягодиц. Это также может быть результатом повреждения нервных корешков, которые питают седалищный нерв. Ишиас обычно ощущается только на одной стороне тела. Боль может возникать по всей длине седалищного нерва.
Причины возникновения ишиаса
- Давление на седалищный нерв может иметь много причин, некоторые из них серьезные, другие незначительны. Ишиас может быть результатом чего-то такого же простого, как плохая осанка, мышечное напряжение или спазм, беременность, лишний вес, ношение высоких каблуков или сон на слишком мягком матрасе.
- Вы можете подвергнуться повышенному риску ишиалгии, если у вас есть работа, которая включает в себя тяжелый подъем, выгибание спины или длительное сидение.
- Возраст и диабет также способствуют риску. С возрастом диски спины начинают портиться. Диабет может увеличить риск повреждения нерва.
- В некоторых случаях ишиас вызван воспалением нерва, которое вызывается артритом или сдавливанием седалищного нерва опухолью, окружающей спинной мозг в нижней части спины. Спинной мозг - это мягкий пучок нервов, который начинается у основания головного мозга и проходит посередине спины. Это основной путь общения между мозгом и остальным телом. Нервы входят и выходят из спинного мозга на всем протяжении его длины, проходя через маленькие отверстия между каждым позвонком.
- Позвонки отделены друг от друга дисками, состоящими из хряща, вещества, похожего на кость, но более мягкого. Каждый диск имеет жесткий наружный слой и мягкую внутреннюю часть, которая действует как амортизатор, смягчая позвонки при движении тела. Если диск поврежден в результате травмы или старения, внутренняя часть может выпячиваться или проскальзывать через внешний слой. Грыжа внутренней части диска может затем сжать или воспалить нервный корешок, торчащий между двумя соседними позвонками. Диск может даже повредить нервный корешок. Если это происходит в нижней части спины, это приводит к боли, распространяющейся по седалищному нерву и даже ноге.
- Остеоартроз является еще одним распространенным источником повреждения нервных корешков, которое может вызвать ишиас. Остеоартроз характеризуется образованием костных шпор (кусков выступающей кости), которые могут давить на нервные корешки. Иногда у пожилых людей также может развиться состояние, называемое стеноз позвоночного канала, когда пространство вокруг спинного мозга сужается и сдавливает нервы. Реже инфекции, такие как менингит или опухоли спинного мозга, могут поражать нервы. Также возможно сдавливание седалищного нерва вне позвоночного столба в области таза или ягодиц.
Симптомы и осложнения заболевания
Основным симптомом ишиалгии является боль, которая распространяется через ягодицы и вниз по задней части бедра и ноги. Боль может остановиться ниже колена или продолжиться вплоть до стопы. Боль от ишиаса может измениться: она может быть стреляющей или жгучей, острой или тупой, безостановочной или прерывистой. Боль обычно ощущается только на одной стороне тела. Некоторые люди жалуются на сильную и острую боль. Другие испытывают только онемение и слабость.
В редких случаях люди, страдающие ишиасом в результате скольжения диска, не могут двигаться несколько дней. Другая необычная ситуация - нарушение контроля над кишечником и мочевым пузырем в результате давления на нервы в нижней части позвоночника.
Постановка диагноза
Симптомы ишиаса помогут с диагностикой. Ваш врач проверит позвоночник на наличие участков нежности. Могут проводиться тесты на чувствительность, координацию, мышечную силу и рефлексы, особенно при подозрении на проскальзывание диска. Ваш врач может применить тест поднятия прямой ноги (поднятие ноги на угол более 60 градусов без сгибания колена), чтобы помочь определить точку боли.
Также могут применяться тесты со сканированием.
Лечение и профилактика ишиаса
Ишиас может быть облегчен путем лечения симптомов и любых конкретных причин, таких как проскальзывание диска. Ваш врач может назначить миорелаксанты, обезболивающие или НПВП для уменьшения боли и воспаления. Иногда симптомы могут быть уменьшены с помощью лекарств, которые снижают функциональность нервов, посылающих сообщение о боли.
Если боль минимальна, рекомендуется умеренная физическая нагрузка. Когда симптомы уменьшились, важна терапия для укрепления мышц живота и спины, чтобы предотвратить возвращение симптомов.
Рекомендации:
1. Спите на твердом матрасе, на боку или спине с согнутыми коленями.
2. Во время сильных приступов спите с подушкой под коленями или между ними.
3. Старайтесь не спать на животе.
4. Мышечные спазмы можно лечить, применяя тепло или холод к пораженному участку.
5. Отрегулируйте высоту стульев так, чтобы ваши ноги были ровными на полу, а колени были немного выше, чем бедра.
6. Держите ноги на полу и не скрещивайте ноги, когда сидите.
7. Прислоняйтесь к спинке стула когда сидите.

